Traitement clinique du naevus d'Ota
Traitement clinique du naevus d'Ota
Le naevus d'Ota est également connu sous le nom de naevus brun-vert sur le palais et de mélanocytose dans le derme de l'œil. Il a été signalé pour la première fois par le Dr Ohta en 1938, d'où le nom de « naevus d'Ota ». Le naevus d'Ota est une lésion tachetée gris-bleu qui affecte la sclère et le visage ipsilatéral le long des branches ophtalmiques et maxillaires du nerf trijumeau. Il est plus fréquent chez les personnes de couleur, comme les Orientaux et les Noirs. Plus fréquent chez les femmes. L'âge d'apparition présente deux périodes de pointe dans la petite enfance et l'adolescence, le taux d'incidence à l'âge d'un an représentant 61,35 %.
1. Causes et pathogénèse
Le naevus d'Ota peut être lié à la génétique. Il s'agit d'une transmission autosomique dominante. Cela signifie que pendant le développement embryonnaire, lorsque les mélanocytes migrent de la crête neurale vers l'épiderme, ils ne parviennent pas à traverser la jonction de l'épiderme et du derme pour une raison quelconque et restent dans le derme. lésions. Certaines études pensent qu'il ne s'agit peut-être pas des restes de mélanocytes, mais d'un hamartome ou d'une lésion semblable à un naevus similaire au naevus bleu.
2. Manifestations cliniques
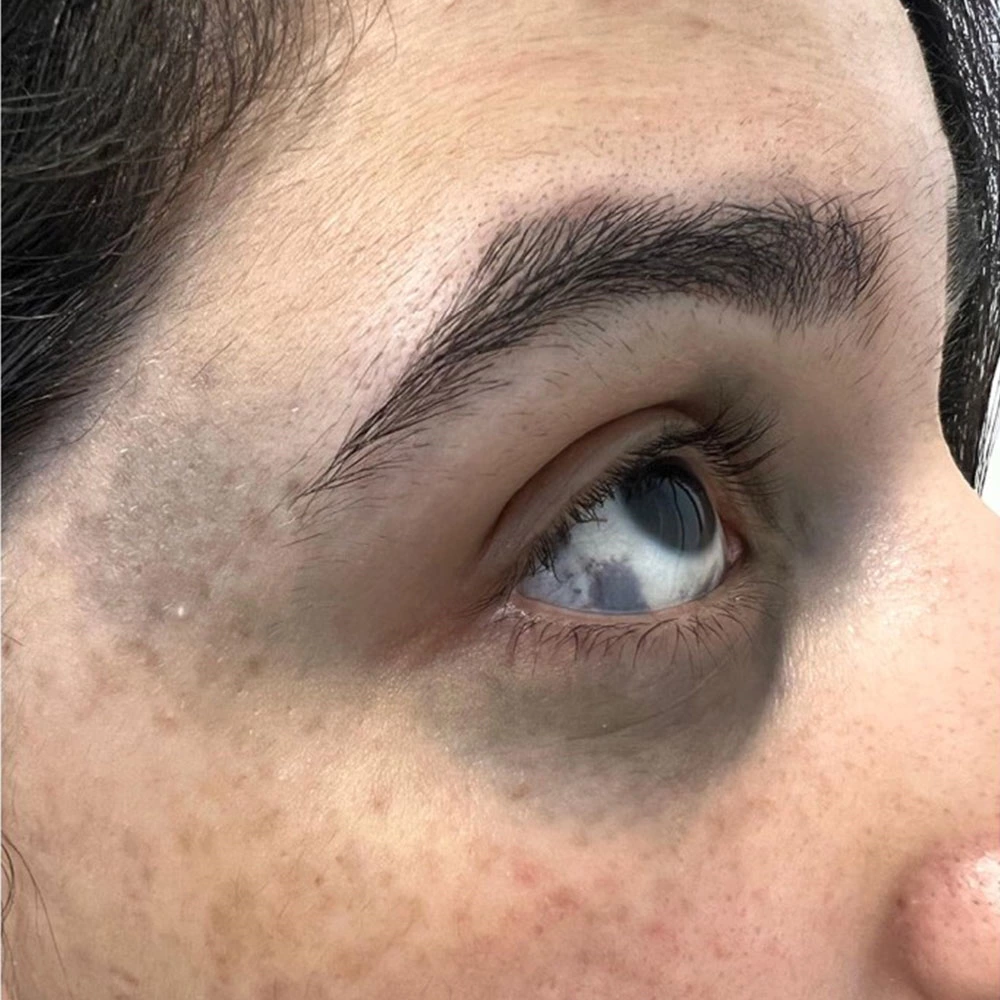
 Le nævus d'Ota se développe généralement d'un seul côté du visage et 5 à 10 % des patients le développent des deux côtés du visage. Les lésions sont généralement réparties dans les parties innervées par les première et deuxième branches du nerf trijumeau, c'est-à-dire les paupières supérieures et inférieures, la zone périorbitaire, la zone zygomatique, la zone temporale, le front et le nez. Environ 2/3 des patients présentent une coloration bleue de la sclère ipsilatérale et quelques patients peuvent également présenter une atteinte du palais et de la muqueuse buccale. Les lésions cutanées sont généralement inégales, avec des nodules occasionnels, et peuvent être brunes, bleu-gris, bleues, noires et d'autres couleurs. Les taches sont de couleur inégale, sous forme de taches ou de réticules, et les limites ne sont pas claires. En général, la pigmentation brune est principalement réticulaire ou en forme de carte, tandis que la pigmentation bleue est plus diffuse et la couleur des taches s'accentue souvent avec l'âge.
Le nævus d'Ota se développe généralement d'un seul côté du visage et 5 à 10 % des patients le développent des deux côtés du visage. Les lésions sont généralement réparties dans les parties innervées par les première et deuxième branches du nerf trijumeau, c'est-à-dire les paupières supérieures et inférieures, la zone périorbitaire, la zone zygomatique, la zone temporale, le front et le nez. Environ 2/3 des patients présentent une coloration bleue de la sclère ipsilatérale et quelques patients peuvent également présenter une atteinte du palais et de la muqueuse buccale. Les lésions cutanées sont généralement inégales, avec des nodules occasionnels, et peuvent être brunes, bleu-gris, bleues, noires et d'autres couleurs. Les taches sont de couleur inégale, sous forme de taches ou de réticules, et les limites ne sont pas claires. En général, la pigmentation brune est principalement réticulaire ou en forme de carte, tandis que la pigmentation bleue est plus diffuse et la couleur des taches s'accentue souvent avec l'âge.
50 % des taches pigmentaires sont congénitales, le reste apparaît après l'âge de 10 ans, et parfois tardivement ou pendant la grossesse. Quelques patients peuvent être accompagnés de nævus d'Ito, de taches mongoles persistantes ou de taches de vin. Les nævus d'Ota deviennent rarement malins.
3. Caractéristiques pathologiques
Les mélanocytes sont généralement situés dans la couche moyenne du derme et peuvent impliquer le derme supérieur ou le tissu sous-cutané. Le nombre de mélanocytes est plus important, plus au niveau du renflement de la lésion, et le corps cellulaire est allongé, fusiforme et dispersé parmi les fibres de collagène dermiques. Les mélanophages peuvent être observés dans quelques lésions. Si les lésions touchent les yeux, en plus du tissu cutané, une infiltration de mélanocytes peut également être observée dans d'autres tissus, notamment le périoste profond.
4. Diagnostic et diagnostic différentiel
Le diagnostic peut être établi en fonction de la couleur du pigment, de sa distribution et de l'atteinte oculaire. Il doit être distingué des taches mongoles et du naevus bleu.
(1) Les taches mongoles sont présentes à la naissance et peuvent disparaître naturellement. Elles n'affectent pas les yeux ni les muqueuses. Noir dans les tissus et le derme
Le nombre de cellules est plus petit et l'emplacement est plus profond.
(2) Le naevus bleu est une papule ou un petit nodule bleu-noir qui apparaît généralement sur le dos des mains, des pieds, du visage et des fesses. Il contient de la mélanine dans le tissu.
Les cellules s'agglutinent.
5. Traitement
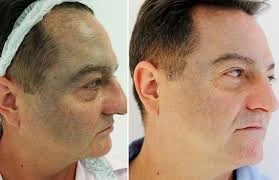
Les anomalies pigmentaires du naevus d'Ota persistent tout au long de la vie et la pigmentation augmente avec l'âge, en particulier après la puberté. Le naevus d'Ota est une hypermélanose du derme. Par conséquent, les peelings chimiques traditionnels, le peeling, la greffe de peau, la congélation, le laser continu et d'autres méthodes de traitement qui endommagent l'épiderme jusqu'au derme sont non seulement difficiles à éliminer complètement les mélanocytes du derme, mais provoquent également des lésions cutanées épidermiques et des dommages irréversibles aux tissus normaux environnants, tels que des cicatrices, des anomalies pigmentaires persistantes et d'autres effets indésirables. De nos jours, l'application d'un laser modulé peut non seulement guérir complètement le naevus d'Ohta, mais également ne provoquer aucun traumatisme au tissu épidermique.
Le laser O-switch peut pénétrer efficacement l'épiderme et atteindre les groupes de pigments situés en profondeur dans le derme. Grâce à l'effet de souffle du laser, la mélanine se dilate instantanément et se rompt pour former de minuscules fragments après avoir absorbé le laser à forte énergie. Dans la réaction inflammatoire qui s'ensuit, les particules de pigment sont englouties par les macrophages et dégradées par l'hydrolase acide ou métabolisées par le système lymphatique.
Le temps d'impulsion du laser réglé à zéro est plus court que le temps de relaxation thermique de la peau et aucune dispersion thermique ne se produit. La chaleur générée par le laser n'a pas le temps d'être transmise aux tissus normaux environnants et à l'épiderme. Bien que les particules de pigment soient éliminées, la structure tissulaire normale et la structure cellulaire restent intactes. La réparation est rapide, de sorte qu'aucune cicatrice ne se forme même après plusieurs traitements et que de bons effets thérapeutiques peuvent être obtenus.
(1) Laser à rubis à commutation Q
La longueur d'onde est de 694 nm, la largeur d'impulsion est de 20 à 40 ns et la puissance de crête est supérieure à 10 mW. Il a une bonne absorption de la mélanine et un fort pouvoir de pénétration, et peut être utilisé pour traiter diverses maladies pigmentaires endogènes ou exogènes. De plus, l'absorption de l'hémoglobine à cette longueur d'onde est considérablement réduite, formant un creux, de sorte que le risque de provoquer un purpura ou un saignement est relativement inférieur à celui des autres lasers. Cependant, il est également absorbé de manière significative par la mélanine épidermique, augmentant ainsi le risque d'hypopigmentation sur les peaux plus foncées. Il a été utilisé auparavant dans le traitement au laser Q-switched pour le naevus d'Ota. Étapes de l'opération de traitement au laser :
1. Précautions avant l'intervention chirurgicale
(1) Il est recommandé de ne pas appliquer de fond de teint dans la semaine précédant l'intervention.
(2) Veillez à vous protéger du soleil avant le traitement pour éviter l'apparition de taches solaires. Si des taches solaires sont déjà apparues, vous devez d'abord les traiter et attendre qu'elles disparaissent avant d'effectuer un traitement au laser.
(3) Si la peau du visage elle-même présente une inflammation, un traitement doit d’abord être administré pour contrôler l’inflammation du visage.
2. Nettoyage préopératoire Avant le traitement du visage, la peau doit d'abord être nettoyée. La zone de traitement est généralement utilisée pour désinfecter la peau avec de la chlorméthionine, et le traitement peut être effectué une fois la peau sèche. N'utilisez pas d'iodophore pour désinfecter la peau car il peut provoquer une dermatite irritante, est difficile à nettoyer après une utilisation externe et peut affecter l'absorption du laser.
3. L'anesthésie topique/l'anesthésie générale ne nécessitent pas d'anesthésie si les lésions cutanées sont petites et que la douleur est tolérée. Une pommade composée de lidocaïne peut également être utilisée sur la zone de traitement pendant environ 60 minutes avant le traitement au laser, ce qui peut réduire la douleur d'environ 50 %. . Si les lésions cutanées sont grandes, sensibles à la douleur ou si le patient est jeune et risque de ne pas coopérer pendant le traitement, un traitement sous anesthésie peut être envisagé. L'anesthésie par infiltration locale ou l'anesthésie par bloc peuvent être utilisées pour les lésions cutanées de petite surface chez les enfants ou les adultes, et l'anesthésie générale peut être utilisée pour les lésions cutanées de grande surface chez les enfants.
Pour un naevus d'Ota de grande taille sur un côté du visage, l'anesthésie par blocage nerveux suivante peut être utilisée :
① nerf infraorbitaire;
② nerf zygomatique ;
③ Nerf supratrochléaire ;
④ Nerf supraorbitaire. Une anesthésie par infiltration est recommandée pour les zones médio-latérales des joues et des paupières supérieures. Lors de l'irradiation laser autour des paupières, un bouclier de protection cornéenne en métal doit être porté après l'instillation de l'anesthésique topique dans l'œil pour éviter d'endommager la cornée par le laser. Pour l'anesthésie par infiltration locale, utilisez une aiguille de calibre 27 et injectez de la lidocaïne à 1 % contenant de l'épinéphrine aussi lentement que possible. Chaque point d'injection doit se trouver à l'endroit où l'injection précédente d'anesthésie par infiltration a pris effet pour réduire la douleur. 4. Pour la protection des yeux, l'opérateur doit porter des lunettes de protection spéciales. Lors de l'administration d'une anesthésie locale autour des yeux, veillez à ne pas insérer l'aiguille trop profondément et à ne pas blesser le globe oculaire. Le patient peut d'abord porter un bouclier de protection cornéenne ou une plaque de protection cornéenne avant de procéder à l'anesthésie
5. Réponse au traitement peropératoire : Le diamètre de la zone traitée est de 3 à 7 nm et la densité énergétique de référence est de 4 à 8 J/cm³. Il est préférable d'obtenir un blanchiment cutané immédiat au niveau du site irradié. Un léger œdème et une congestion peuvent survenir après que la peau soit devenue grise, mais ce n'est pas nécessaire. Des cloques devraient se former. Il est préférable de réduire la densité énergétique des parties plus foncées de 0,5 à 1 J/cm³. Le laser est irradié jusqu'au point où la peau est juste blanche, et il y a un léger intervalle de temps entre le prochain point d'émission. Le laser est irradié un point après l'autre, et il doit y avoir un chevauchement de 20 à 40 % entre les points. Généralement plus de 5 fois.
6. Traitement postopératoire de la zone chirurgicale. Il y aura un gonflement évident de la peau après le traitement. Appliquez immédiatement de la glace pendant 20 minutes, puis utilisez une pommade à la vaseline et une gaze antiadhésive pour une application externe afin de maintenir un environnement humide local pendant 7 à 10 jours. Les réactions suivantes peuvent survenir dans la zone chirurgicale après un traitement au laser :
(1) Cloques : elles apparaissent principalement sur les lésions cutanées plus foncées ou lorsque la dose de traitement est élevée. Une fois que les cloques apparaissent, vous devez prévenir activement l'infection et attendre plus d'une à deux semaines pour qu'elles sèchent.
(2) Hypopigmentation : elle est plus fréquente après un traitement au laser rubis. La plupart du temps, elle est temporaire et disparaît en 6 mois environ.
17. Précautions après l'intervention chirurgicale
(1) La nouvelle peau après le traitement au laser des lésions cutanées et des croûtes est délicate, des méthodes de stimulation douces et sans friction doivent donc être utilisées pour vous laver le visage et vous maquiller.
(2) Pendant l'intervalle entre deux traitements, vous devez utiliser une crème solaire pour éviter l'exposition au soleil.
(3) La pigmentation inflammatoire dure plus longtemps après le traitement au laser et dure généralement 3 à 4 mois avant de disparaître. Le traitement suivant doit attendre que la pigmentation s'éclaircisse après le dernier traitement au laser. Si un nouveau traitement est effectué alors que la pigmentation n'a pas disparu, le laser sera absorbé par la mélanine de l'épiderme et n'atteindra pas le derme, ce qui affectera l'effet du traitement et prolongera le temps de pigmentation.
(4) Les patients recevant un traitement au laser Q-switched une fois ne peuvent détruire qu'une partie des mélanocytes dermiques. Par conséquent, la pigmentation de la plupart des cas ne change pas de manière significative après le premier traitement. Après 2 à 3 traitements, la pigmentation de la plupart des cas commence à s'éclaircir et l'effet est évident. C'est plus fréquent après 3 traitements, et l'effet du traitement sera plus évident à mesure que le nombre de traitements augmente. Le cycle de traitement est généralement de 5 à 6 mois. Si l'intervalle est trop court, l'effet du traitement sera affecté. Étant donné que les particules de mélanine écrasées dans les lésions cutanées après le traitement ne peuvent pas être éliminées immédiatement, il faut un certain temps pour qu'elles soient métabolisées par le système de défense de l'organisme.
(2) Laser Alexandrite Q755
Longueur d'onde 755 nm, largeur d'impulsion 50~100 ns. Le point lumineux pour le traitement est de 2~6 mm et la densité énergétique de référence est de 6~10 J/cm2. Le traitement est également adapté lorsque la zone de traitement devient grise et blanche. Après quelques minutes, une petite quantité de sang suinte et devient rouge foncé. En général, il n'y aura pas de saignement sous forme de tache. Cette longueur d'onde a un meilleur effet d'absorption sur le pigment brun. Par conséquent, le laser Q755 peut être utilisé pour le traitement du naevus d'Ota avec des lésions de couleur claire, de couleur beige et des lésions superficielles. Il est plus adapté au naevus d'Ota chez les nourrissons, les enfants, autour des yeux et les personnes à la peau délicate. traiter. (Les opérations de prétraitement et les soins post-traitement sont coordonnés avec le laser Q694 nm.)
(3) Q switch Nd: YAG laser Im
La longueur d'onde est de 1064 mm, la largeur d'impulsion est de 4 à 10 ns, le spot lumineux est de 2 à 6 mm et la densité énergétique est de 5 à 9 J/em'. Ce laser présente les caractéristiques d'une longueur d'onde plus longue, d'une largeur d'impulsion courte et d'une pénétration profonde. Le pigment brun absorbe mal le laser de longueur d'onde de 1064 nm, tandis que la mélanine a une bonne absorption. Par conséquent, c'est le meilleur choix pour les lésions cutanées avec un naevus d'Ota bleu foncé ou bleu-noir. Le laser Nd:YAG1064m Q-switched fonctionne le mieux. Immédiatement après le traitement, les lésions cutanées deviennent blanches, puis de grosses taches de sang en forme d'aiguilles suintent, formant des croûtes de sang pour couvrir la surface de la plaie. Les croûtes tomberont et cicatriseront après 7 à 10 jours ou plus. Chez certains patients, il peut falloir 2 à 3 semaines pour que la peau tombe. Des lésions violettes peuvent apparaître dans des zones où le tissu cutané est relativement fin et sensible et où les vaisseaux sanguins sont riches, comme les paupières et les régions temporales. Elles disparaissent généralement en une semaine environ et ne nécessitent pas de traitement particulier. L'opération de prétraitement et les soins post-traitement sont coordonnés avec le laser Q694nm.
1. Pronostic Le laser Q-switched est utilisé pour traiter cliniquement le naevus d'Ohta. En règle générale, plus le patient est jeune, meilleur est l'effet et moins il faut de traitements. En effet, la peau des jeunes enfants est fine, les lésions cutanées sont superficielles et leur métabolisme est plus fort. Les enfants ont généralement besoin de 2 à 3 fois plus de traitements et les adultes de 5 à 6 fois plus de traitements.
En ce qui concerne les lésions cutanées, l'effet du traitement est généralement le meilleur pour les lésions cutanées situées dans des zones proéminentes telles que le front et la région zygomatique, tandis que l'effet du traitement pour les lésions cutanées des paupières est relativement faible, ce qui peut être dû au tissu lâche des paupières, aux cellules pigmentaires dispersées et à la teneur élevée en humidité des tissus. De plus, les patients à la peau plus claire ont de meilleurs résultats de traitement et nécessitent moins de traitements que les patients à la peau plus foncée. Étant donné que la mélanine de la peau des personnes à la peau plus foncée absorbe plus d'énergie laser, elle affaiblit l'intensité du laser qui pénètre dans les tissus profonds de la peau, affaiblissant ainsi l'efficacité du laser.
2. Récidive : Si les lésions cutanées ne sont pas complètement éliminées, il existe une probabilité de récidive ou de ré-exacerbation de la pigmentation après l'interruption du traitement. Les déclencheurs de sa récidive peuvent être liés à l'exposition au soleil, à la fatigue et aux fluctuations des niveaux d'œstrogènes pendant les menstruations, la grossesse et l'adolescence. Lorsque la couleur de la peau est proche de la normale ou est devenue normale lorsqu'elle est observée à l'œil nu, si des cellules pigmentaires anormales du naevus d'Ota subsistent dans le tissu dermique, il apparaîtra plus tard. L'exposition au soleil, la fatigue ou la stimulation par les hormones sexuelles peuvent activer les mélanocytes dans le derme, entraînant la réapparition ou l'aggravation des taches pigmentaires. Par conséquent, un traitement précoce est recommandé pour le traitement. Les patientes avant l'âge de procréer doivent essayer de traiter soigneusement les lésions cutanées. Après le traitement, évitez une exposition excessive au soleil. Un suivi à long terme doit être effectué. En cas de récidive, un traitement rapide et actif doit être effectué.

 Laser Ciillulu - Fournisseur de machines pour le visage
Laser Ciillulu - Fournisseur de machines pour le visage